





- Blog記事一覧 -4月, 2022 | セドナ整骨院・鍼灸院・カイロプラクティック 公津の杜院の記事一覧
4月, 2022 | セドナ整骨院・鍼灸院・カイロプラクティック 公津の杜院の記事一覧
※こちらの記事は自律神経について徹底的に知りたい方向けの記事となっております。
「分かりやすく知りたい」「セドナでの自律神経についての考え方を知りたい」という方はこちらの記事がオススメです。
【自律神経について】
「初めに」
「自律神経(失調症)って何?、自律神経の定義と働き」
「自律神経、神経の解剖・機能解剖」
「疫学・原因・リスクファクター」
「自律神経の乱れによる各種症状」
「参考・出典」
こんにちはセドナ整骨院・鍼灸院公津の杜院です。
もう皆様は新型コロナでの生活様式の変化に慣れてきましたでしょうか。
消毒やマスクの習慣など表面上は慣れているかも知れませんが、もしかしたらまだ体はこの時代の大きな変化に追いてこれていないかもしれません。
一日も早い社会の回復、新型コロナの脅威がなくなる事を願い、今、筆を走らせています。
この度の情報が少しでも皆様の健康・生活にとって有益な情報になれば幸いです。
多くのメディアや媒体を通して「あなたの自律神経が乱れている」という言葉をよく耳にすることがあるかと思います。
確かに自律神経の乱れは頭痛やめまい、耳鳴り、胃痛、原因不明の倦怠感、全身疲労感、ホルモンバランスの乱れなど多くの不定愁訴を生み出します。
こういった天気や季節の変わり目で体調を崩してしまうのもまさに自律神経の乱れが影響しています。
そして多くの患者さんが医科を受診され他覚所見や数値的に問題がないもの、現代西洋医学では投薬や経過観察に該当するものは「自律神経失調症」という病名が付くという印象があります。
自律神経失調症とは広い意味でとらえれば「血流の問題」が主であり、結果として臓器が健全に働かないと言う事を指すと考えて頂いて構いません。
臓器が健全に働かないということは節々の不調が起こってくるのは当然の結果ですね。
つまり自律神経失調症では、死に至るるような急性の病にはならないものの強烈なQOL(生活の質)の低下を招くことになります。
臓器を動かしているのは意思とは関係なく働く筋肉(不随意筋)で、それは自律神経支配である事から、臓器が弱ればその影響は自律神経にも伝わりますし、自律神経がストレスによってバランスを崩せば当然、臓器の働きの低下を招くことになりかねません。
自律神経は脳と内臓をつなぐ神経で、電線でのような役割をしています。この電線は互いに連絡しており、脳が感じたストレスは容易に内臓にも伝わってしまうのです。
自律神経失調症とはこの電線がおかしくなった状態であり、自律神経失調症は見方を変えれば内臓の病気とも考えることが出来ます。
例え内臓そのものは良くても、自律神経に問題があれば、内臓への不調や疾患の引き金になってしまうのです。
内臓はすべて自律神経により動いているので、自律神経失調は万病の元と言えるのです。
自律神経失調では、一般に交感神経(内臓を戦わせる神経)が副交感神経(内臓を休ませる神経)より強くなった状態を指します。自律神経失調ではさまざまな症状・不定愁訴が起こります
では皆さんは「自律神経」というワードを何処まで理解していますでしょうか?
多くの患者さんを施術させて頂きますが、一口に自律神経と言ってもその全体像を正しく判断出来ている方は少ないのではないかなという印象です。

・自律神経は「交感神経」「副交感神経」の二系統に大別されます。この二つを合わせて自律神経と呼びます。
・自律神経は心臓や胃腸など内臓の働きや体温調整、ホルモンの分泌、免疫機能、血圧など身体の機能を保つために24時間「私達の意識とは関係なく」働き続けている生命維持にとって重要な神経です
・また自律神経は入力された情報(五感からの情報)に基づき、生きていく為にはどのように反射(生命反応)を起こすのが最適かを自動的(自律的)に決め出力系に指令を送っている神経である

・交感神経は『労働・闘争・運動・興奮・緊張感・恐怖感・危機感』などの際によく働き、脳や体を効率的に動かすのに適した状態にする神経であり、獲物から逃げる、獲物を追うという戦いに優れた神経です。
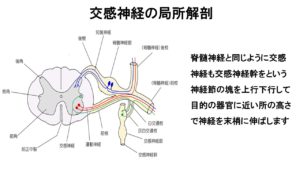
・解剖学的な特徴としては、脊髄の胸部と腰部の前根を通り脊髄両側にある交感神経節へ(胸腰系)入り、各部位、各臓器に枝を伸ばす
・交感神経節前線維:第1胸神経 ~ 第3・4腰神経前根から脊髄を出て、白交通枝を経て交感神経幹に至り、多くは節後線維の細胞体に接合します
・交感神経節後線維:軸索の一部は内臓に達し、他の一部は灰白交通枝を経て脊髄神経の中に再び入り脊髄神経で支配されている領域の自律神経効果器に分布します
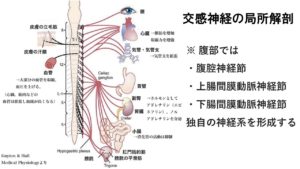
・腹部では「腹腔神経節」「上腸間膜動脈神経節」「下腸間膜動脈神経節」という固有名称の付いた独自の神経系を形成するのも交感神経の特徴の一つです。

・副交感神経は『休む・眠る・ くつろぐ・内臓が動いている時・安心感を覚える・体の修復』などの際によく働く神経です。なんとなくイメージがつくと思います。夜ご飯を食べて眠くなる、、、という具合です。
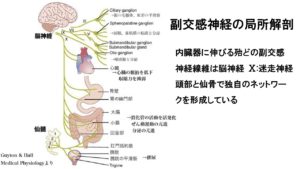
・解剖学的な特徴として副交感神経は中脳から出る動眼神経 、延髄部から出る顔面神経と舌咽神経、さらに迷走神経に混じって出ている他、仙骨の骨盤内臓神経として出ています。内臓の広くに分布している副交感神経は全て迷走神経に混じって出ているものと言えこれを(頭仙系)と呼びます。
・頭部の副交感神経:脳幹に起始し動眼神経、舌咽神経、迷走神経などの脳神経を経由し頭部、胸部、上腹部の各効果器を支配します
・仙骨部の副交感神経:第2~4仙髄に起始し、骨盤神経を経て骨盤内臓器を支配し、節後線維とシナプス形成し、節後線維が効果器に達します
交感神経と副交感神経の関係性には以下の物があげられます。
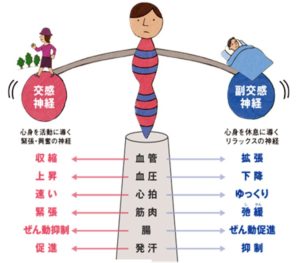
・単一器官を両系統が支配:「二重神経支配」
・効果器に対する作用が相反的:「拮抗支配」
※一部的に例外がある
(1)汗腺は交感神経のみに支配されているが、汗腺を支配する交感神経はアセチルコリンを含む。
(2)血管平滑筋は交感神経のみに支配されている。
(3)副腎髄質は、交感神経の節前神経が支配している。
(4)唾液腺は二重支配されているが、ともに興奮性に働く。
・効果器に達するまでに神経線維を1回交換する(シナプス)、中枢側を「節前線維」、末梢側を「節後線維」呼ぶ
・自律神経系の最高中枢は間脳(視床下部)、自律神経における反応を全ての統括している
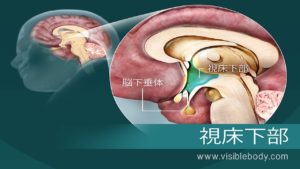
自律神経は神経系の系統分類に分かれていく事が可能、神経は大きく分けて中枢神経と末梢神経に大別され、中枢神経とは違い自律神経が分類される末梢神経系は施術によって回復させる事が可能です。
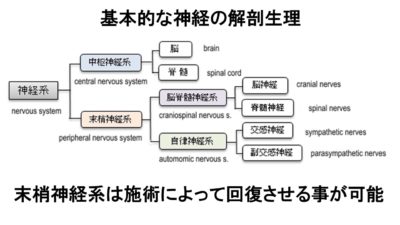
末梢神経の局所解剖に目を向けると「軸索」を中心とする神経線維の束で構成されていて神経線維を構成しています。
神経線維はその1本1本が神経内膜で覆われ、それが集まって束を形成します。また更にその束を神経周膜が覆い、さらに太い神経線維の束をつくっています。
そうしてできた神経線維の束は、いくつか集まって中を通る血管とともに、神経上膜でまとめられ、1本のひも状になります。
神経線維の多くが血管と伴走し体内を走行しますが、神経自体の栄養血管は図のように神経の内部にも走っています。神経が引き伸ばされても大丈夫なように神経線維自体は柔軟性に富んでいます
末梢神経は身体の中に何本もの神経線維があり基本構造は運動神経だろうと自律神経だろうと同じ繊維構造をしています(体の中に神経線維は1600億本あると言われています)
身体の中で神経に色がついて分かれている訳ではなく、伸びていく方向によって名称と機能が変わるというのが正しい解釈ではないかと感じます。
神経全体の特徴として基本的には求心性繊維が多い事があげられます(情報を入力する方が多い)
情報を入力する神経、つまり知覚神経と自律神経は全体の60%、出力する神経である運動神経は全体の40%と言われています。
私達は絶えず、周りの環境や情報からの影響を脳に入力している状態とも言い換えられるので、特別何をしたという意識がないまでも環境の変化や温度・気温・湿度などの要因も体には情報として入力されています。
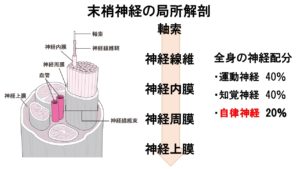
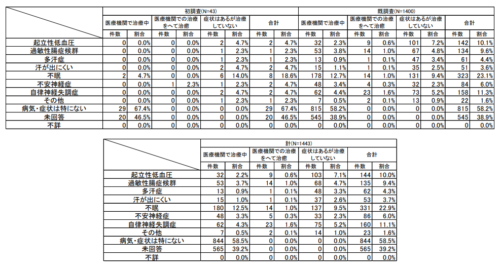
厚生労働省医薬・生活衛生局生活衛生・食品安全部の平成27年度 健康実態調査結果の報告によると
自律神経系の病気・症状について、これまでかかったことがある病気をみると男性・女性ともに「不眠」と回答した方が最も多くその中で「医療機関で治療中」180件(12.5%) 「医療機関での治療をへて治癒」14件(1.0%) 「症状はあるが治療していない」137件(9.5%)であった。
ストレスと聞くと多くの人が「あの人とは反りが合わない」「あの人は苦手だ」「あの人は怖い」などの心理的ストレスを連想される事が多いですが、人(脳)の感じるストレスはそれだけではありません。
ストレスは大きく4つに分類されると言われています。
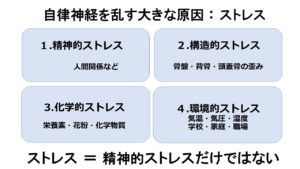
➀構造的ストレス
背骨と骨盤の歪みに代表される体のバランスの崩れや、慢性的な疼痛、回避行動は日常的に脳へストレスを与え続けているのと同じと言えます。
特に痛みは不快感情を伴う事が多く、体への全体のストレス量を底上げし自律神経が崩れてしまう原因の一つとなります。
前述した通り、自律神経というのは、脳から発生し、背骨の周りの狭いスペースを通りながら内臓や血管、筋肉などを支配している神経の総称です。
この自律神経は内臓に枝を伸ばし「からだを常に平均に保つ」ホメオスタシスという機能が備わった重要な神経です。
骨盤のゆがみ、姿勢不良、痛みなどにより、神経へ掛からなくていいストレスが加わると内臓器への不調を誘発します。
②精神的ストレス
多くの方が、ストレスと言うとこの精神的な物を思い浮かべるかと思います。精神疲労や心理的プレッシャーなど不快感情を感じるものがココに当たります。
多くの人がストレスに対して我慢をするという選択をしますが、これを心理学的な用語で「感情の抑圧」といい、怒りや悲しみといった感情は我慢すると無意識のうちに筋肉を緊張させてしまいます。
溜め込んだ感情を抑え込めなくなると、うつ病や自律神経失調症などの引き金となるのがこの心理的ストレスだと言われています。
ストレスを感じるとネガティブな感情を誘発しやすくなり、また体の不調を感じるとネガティブな感情を感じやすくなるなど、心と体は切っても切り離せない関係にあります。
③環境的ストレス
環境的なストレスは例えば職場環境、学校環境、家庭環境などの外部環境だけでなく、季節の変化、気圧、気温、湿度などもそれに含まれています。
自律神経失調症や鬱病をお持ちの方はエネルギーが不足しているので、少しの変化や長く続く環境ストレスで大きく体調を崩す原因となります。
④科学的ストレス
科学的なストレスとは、薬や、タバコ、添加物の入った食事、過度なカフェイン、アルコールなど口から含まれるもの以外に、大気汚染や水質汚濁などの環境的な要因も含まれてきます。
大気汚染や水質汚濁などは人類1人1人が気をつけていく問題ですが、即効性はありません。まずは自分自身でコントロールできる「口から摂取するもの」をコントロールする事をお勧めします。
人間の体は体外から「毒」が入ると肝臓で解毒をします。この解毒の際に必要になるのが血液によって運ばれる「酸素」です。この酸素が何らかの影響で足りないと、肝臓には大きな負担をかけることになります。
例を挙げると白砂糖のように手軽に摂取はできるものの血糖値の急激な上昇に見舞われます。
しかし、血糖値の急激な上昇は膵臓から放出されるインスリンというホルモンにより急激な下降が起こります。この急激な上昇下降という乱降下は大きなストレスが体に掛かります。
またカフェインは特に注意です。一般的にカフェインは交感神経を強制的に働かせ、無理がきく状態に持っていく事がありますが、その反動で症状が悪化する事もあります。
人の体はこの4つのストレスが「ストレス耐性」という人それぞれの大きさがあるグラスにお水のように注がれていきます。
例えばあなたは10のストレス耐性のグラスを持っているとしましょう構造的なストレスが4、科学的なストレスが3、季節の変わり目などでの環境変化が2、そこに精神的ストレスが1入るとしましょう。
すると合計は現在10で満タンです。ここに更に1のストレスが入ってきたら、、、
この10から溢れた1は1だけが出るのではなく、決壊するように11に近い数字がグラスから出てくるように症状となって出てきます。

ここで大切になってくるのが、症状がでている緊急性の高い状態ではどのストレスにフォーカスして施術を行っていく事が大切になるという部分です
まずは精神的なストレスに目を向けてみると、施術家の先生方は神様ではないのでストレスに感じる目の前にいる嫌いな人や嫌いな上司などを消してあげる訳にはいきませんし、メンタルに不具合を起こす仕事の内容や人間関係を変える事はできません。
次に環境的ストレスを見てみると季節の変わり目や温度・湿度・気圧のコントロールは不可能ですが、それに対する対処方は明確にあります。
今年の季節の変化はどのような予想になっているか、大きな低気圧の変化はないかなどです。ですがこれも対処は出来るかもしれませんが、完全にコントロールはできません。
科学的なストレスはどうでしょうか?これも自分自身でコントロールする事は勿論多いですが、正しい知識をつける事がなによりも大切になりますし、情報提供は私達の役割の一つになります。
食品添加物の取りすぎや内服薬の過剰摂取には十分に気をつけましょう。
では最後に構造的なストレスを見ていきましょう。いうまでもなく緊急性の高い状態ではどのストレスにフォーカスして施術を行う場合は構造的なストレスに対しての施術を行うのが効果的です。
人の脳は身体の歪み・痛みをストレスだとして捉えます。しかし、身体の歪みや痛みは一時的にでも施術によって減らすか消す事が可能なものです(もちろん程度によりますが)
それでも「私は精神的ストレスで体を壊しているんだ!」という意見もあります。勿論そうです。ですが、ストレス耐性、つまりストレスの受け皿は身体の状態、言い換えれば「体力」で決まります。
だからこそ自律神経の乱れが引き起こす体の症状の初期段階は構造的なストレスへのアプローチが必要になります。まずはストレスを減らすことと同時にストレスに耐ええる体を作り、コントロールしずらい物に目を向けるのではなくコントロールがしやすい物に焦点を当てていきます。
(大きな問題になっているストレスに目を向けるのはその後です)
・睡眠障害(不眠・中途覚醒・朝起きづらいなど)
一般的に言われる睡眠障害、例えば「不眠」「中途覚醒」「朝起きづらい」「早朝覚醒」などがそれにあげられますが、このような睡眠障害に分類されるものの多くは自律神経の乱れから起こっている事がとても多いです。
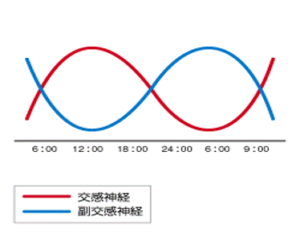
というのも本来、人や動物は「昼間の明るい時間に行動し、夜になり暗くなったら寝る」というのが一日の行動パターンです。
つまり昼は交感神経優位で活動し、夜は副交感神経優位になり休んで回復するというのが正常な自律神経の働きよる日内変動です。
しかし自律神経がストレスにより乱れる事により、正常なタイミング(夜間)で副交感神経の働きが悪くなり、眠りにつくことが困難な状況になり「不眠」という症状になって現れます。
人間は睡眠時に体を休めて修復、回復をしますから「不眠」などに代表される睡眠障害に陥ると、他の不快症状や慢性疼痛などを引き起こす原因になりかねません。
また「朝起きづらい」という場合は1日のスタート時点から、本来の日内変動のリズムから逸脱することになりますので、早期に適切な施術が必要になっていきます。
「中途覚醒」「早朝覚醒」なども基本的な原理は同じです。一般的に言われている睡眠障害には当院で行う施術の時間もご相談させて頂く場合があります。
というのも中には施術の時間から効果が強く表れる時間があります。ご来院の際にはご相談させて下さい。
当院にご来院される患者様で自律神経の乱れから来る症状の代表的なもの1つとして「頭痛」があげられます。
我が国における有病率は、片頭痛が人口の5〜10%、緊張型頭痛が人口の約20%であることが最近の疫学調査で報告されています。すなわち、国民の4人に1人が頭痛に悩んでいるということになります
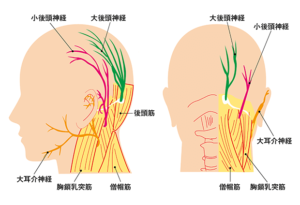
一般的に多いとされている筋緊張型頭痛などは、筋緊張を和らげるだけで改善する物が多いですが、人間の頭皮と頭蓋骨の間には「帽状腱膜」という強い結合組織の膜が存在します(ちょうど、水泳の際に被るスイムキャップのような感じです)。
この帽状腱膜は後ろ側では首や肩、背中の筋肉と後頭部で連続しており、前部では眉毛の上までに停止します。後頭部と頸部の付け根には大・小後頭神経という後頭部を知覚する神経が圧迫され後頭部から重く、締め付けられるような頭痛を発症するのです。
また頭部を栄養する血管には多くの神経(三叉神経)が分布しています。
この神経は血管の収縮と弛緩に関与していますが、自律神経の乱れがおこると、正常時に比べ、強い血管の収縮と弛緩がおきます。
すると血管の周りを取り巻く神経に引き伸ばされる力が加わり、神経性の頭痛が発症します。
このように頭痛と自律神経には高い相関関係があることから、筋肉・骨格のアプローチにプラスして、歪んでしまった頭蓋骨の調整や自律神経の乱れを整える、適切な施術が早期に必要になります。
その他にも噛み締めなども大きな影響を出しますので顎関節の調整も必須になります。
息苦しさ・息切れは訴えてくる患者さんがとても多い症状の1つです。
医科を受診されてからご来院される方の多くは「特に異常なし」でがっかりされておりますが画像検査・精密検査で何もなくて良かったです。何もなければ当院で対応の使用があります。
「何もしていないのに息苦しい」「息を止める癖がある」「原因不明の過呼吸用症状」という場合は自律神経の乱れが原因の場合があります。
呼吸に大きく関与する「肺」は人の体にある内臓器の中で唯一、自分の意思で動かす事のできる内臓器です、この呼吸と自律神経は大きく関与しています。
自律神経が乱れると肺の伸展機能が損なわれ、意識して深呼吸することもままならなくなります。
姿勢不良や背骨・肋骨の可動性の悪さ、横隔膜の緊張など呼吸に関係する体への適切なアプローチで改善がみられる事が多い症状であり、また感情面との関わりの深い症状でもあります。
呼吸と自律神経は別ブログをアップしますのでそちらもご覧下さい。
人の内臓器、とくに消化器系の大部分は副交感神経(第10脳神経の迷走神経)によって支配され働いています。
多くのストレスにより自律神経の乱れると、副交感神経の働きが低下し、各臓器の働きが正常とは言えない状態となり症状が出る場合が多く見受けられます。
特に胃腸系では自律神経の乱れにより胃腸の活動性が低下することで食欲不振の症状が現れたり、また「胃酸を分泌するホルモン」と「胃壁を守るホルモン」のバランスが崩れると多くの場合は胃痛を生じます。
これがひどくなると「胃潰瘍」「胃穿孔」などにつながり、初期の段階では「胃がキリキリ痛む」などの不快症状が現れますので、ひどくなるまえに早期の施術が必要になります。
鍼灸は非科学的?と表現されているものを散見しますが、決してそんな事はなくpubmed(パブメド)という論文検索サイトでAcupuncture(英:鍼)と検索すれば3万件の医療論文が検索できます。そしてその鍼の研究の多くに胃腸器系の論文が含まれます。
かなり専門的な見解も多く記載しましたが、分からない事は当院に実際にご連絡いただけますと幸いです。
少しでも皆様のお力になれますと幸いです。
【参考文献】
・自律神経協会プラクティショナーコーステキスト
・自律神経協会マスターコーステキスト
・自律神経協会クラニアルセミナーテキスト
・東洋療法学校協会編教科書 解剖学 第2版
・丸善出版:ギャノング生理学 原書25版
・医学書院:標準生理学 第9版
・医道の日本社:はりきゅう理論 第3版
・医学書院:プロメテウス解剖学アトラス 解剖学総論/運動器系 第3版
・メタモル出版:うつ病・自律神経失調症 治る人治らない人 著:鈴木直人先生
・BABジャパン:うつは体から治せる 著:鈴木直人先生
・中外医学社:やさしい自律神経生理学―命を支える仕組み 著:鈴木郁子先生
・医道の日本社:一番やさしい痛みの治療がわかる本 著:伊藤和憲先生
・ガイアブックス:エビデンスに基づいた徒手療法 著: マイケル・A・セフェンジャー
・日本文芸社:眠れなくなるほど面白い 図解 自律神経の話 著:小林弘幸先生
・丸善出版:体性-自律神経反射の生理学 著:山口真二郎先生
セドナ整骨院・鍼灸院公津の杜院
千葉県成田市公津の杜2-14-1セキードセキ1F
0476-27-3949
LINEからのご予約はこちら
院長 金子
こんにちは、セドナ整骨院・鍼灸院公津の杜院です。
4月17日から土用の期間がはじまりました。
4月17日~5月4日は立夏の前の土用期間になります。土用とはウナギを食べる時ではなく(笑)、季節と季節の変わり目の移行期間のようなものです。
古来日本ではこの土用には土公神様が土に還られるので、土を掘り起こして神様を起こさないように、と信じられてきました。
土木工事や新築工事がこの期間を避けられるのもその名残です。
東洋医学では全てのものは木・火・土・金・水に分ける五行論という考え方があります。五臓六腑もその考えに基づいて分けられています。
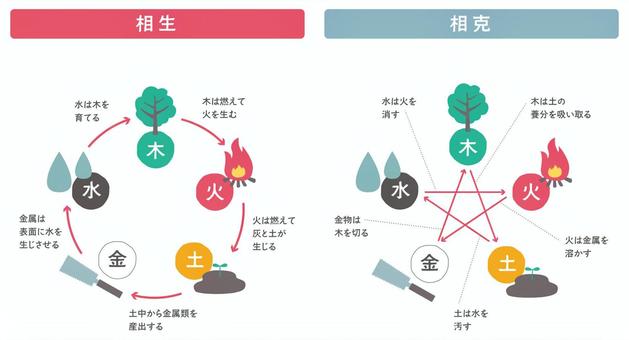
土とは五臓の中で胃脾(消化器系)を表します。
胃脾とは「後天の精」もしくは「後天の本」とも言われ、食べ物から作られる生命エネルギーの事です。
ついつい食べ過ぎが気になる現代人、この土用期間こそ「胃脾をいたわってあげる期間」とも言えるかもしれません。
昔の医師は現代の様な薬もレントゲン等もありませんでしたから、その年がどのような気候になるかを干支から予想し、その気候の影響で顕著に表れてきそうな病を予測し、あらかじめ対処していました。
これを「五運六期」(ごうんろっき)と言います。今年は五運六期から木が強くなり過ぎる年です。
頭痛やめまい・不眠・イライラ・自律神経の不調に悩む方が増えると予想されます。
それだけではなく、木が強くなり過ぎると土を剋します。
併せて今年は「土(消化器)が弱くなる年」とも言えると思います。元々胃脾が弱い方は特にこの土用期間こそ胃脾を労わってあげましょう。
鍼灸や陰陽五行オイルトリートメントの力を借りるのも一つの手です。この土用が明けたら暦の上では夏。土用期間とは次の季節を快適に過ごすための準備期間なのです。
土用には新しい事を積極的にはじめないとも言われていますが、新しい事をするよりも今あるものを大事に磨く・保守する期間でもあります。
お身体を見つめ直すには非常に良い時期ですから、この時期に一度大事なお身体のメンテナンスにいらっしゃいませんか?
足関節捻挫 ブログアウトライン
目次
「背景」
「足関節捻挫の定義と分類」
「足関節-足部複合体の解剖・機能解剖」
「足関節捻挫の疫学・原因・リスクファクター」
「足関節捻挫の鑑別」
「足関節動揺性、足関節不安定性」
「足関節捻挫の急性期治療:PEACE&LOVE」
「足関節捻挫に対する施術例:足関節捻挫Ⅰ度の例」
「参考文献」
こんにちは、セドナ治療院グループの金子です。
今回は五十肩・肩関節周囲炎に関して最新の医療情報と対策に関してのブログを纏めました。
少し難しい内容も含まれるかと思いますが、皆様のお悩みに解決に少しでもお役にたてると幸いです。
足関節はスポーツ活動中における障害の発生頻度が最も高い部位であり、その中でも今回取り上げる足関節内反捻挫は最も多い代表的な急性外傷で、外反捻挫に比べ5倍以上の頻度で起きていると言われています。
(参照:中島 寛之(1983)スポーツ外傷と傷害,増補版,文光堂,東京,pp150-168)
足関節内反捻挫は高頻度に発生する障害にも関わらず、受傷直後の不適切な応急処置、固定、治療、不適切なリハビリテーション(アスレティックリハビリテーションを含め)※1などが原因となり疼痛、腫脹などの「足関節不安定:後述」が残存、二次的な障害の発生を誘発します。
アメリカでは脚部・足部にかけての疾患、障害に対してPodiatry(足病学)と呼ばれる医療分野が確立されており、科学的な根拠、病理、バイオメカニクス(生体力学)等に基づいた治療が、国民に浸透し、足関節捻挫が全身に及ぼす影響や体調に及ぼす影響は一部の層以外にも浸透しています。
しかし、こと日本では「足関節の捻挫」と聞くと一般的にはまだまだ軽視されがちな外傷だと感じます。
多くの患者様が「捻った!」「挫いた!」「ぐねった!」などの表現をされ、いつもの事だからと放っておいてしまい「足首がゆるい!」「捻挫癖がある」という足関節不安定を有する中での青壮年での部活動などで代償により下肢の別関節の外傷、障害に繋がるリスクを感じる事が多々あります。
急性期の初期治療に代表されるように捻挫は早い段階での正しい処置が後の回復期間に大きく影響します。
※1:アスレティックリハビリテーションって何?
そもそもリハビリテーション(メディカルリハビリテーション)とは、医学療法士(PT)や作業療法士(OT)が行うものでして歩行などの日常生活への復帰を目指します。
アスレティックリハビリテーションとはスポーツ選手を対象としたリハビリテーションでして受傷後などのリコンディショニングを指します。
メディカルリハビリテーションとの違いは、アスレティックリハビリテーションとはメディカルリハビリテーション終了後にスポーツ選手を対象として行う事を大前提としている事、受傷前よりも高いパフォーマンスが出せる状態で競技復帰させる事、再発を考慮したメニュー作成を行う事が目的として挙げられます。
ではここで言う不適切なアスレティックリハビリテーションとはどういうことか?と言いますと、スポーツ活動に必要な関節機能の評価を十分に行わず現場復帰させる事などがここに挙げられます。
例えば、、、関節可動域(ROM)、筋機能(筋力)、静的アライメント、動的アライメントなどです
そもそも捻挫とは文字通り関節を「捻り挫く(ねじりくじく)」事をさし、骨と骨を繋ぐ可動部関節周辺部位の損傷、関節を包む関節包や骨と骨を繋ぐ靭帯及び軟部組織(内臓・骨以外の総称)を損傷した状態を指します。
関節に、生理的可動許容範囲を超えた動きが強要される為、関節周囲の組織の損傷は大なり小なり必ず起こるとされ、多くは損傷に連動して患部に痛みや腫脹、熱感等の炎症を引き起こします。
また、理論上、関節がある部位なら場所を限定せず全身に起こりうるが、現実的には起きやすい関節、おこりにくい関節があり、足首の関節は比較的多い関節となります。
足関節捻挫とは、関節にかかる外力により非生理的運動が生じ、関節を支持している靭帯や関節包が損傷することです。足関節では図の前距腓靱帯が損傷されることが最も多い病態です。
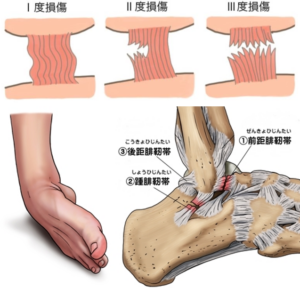
靭帯の損傷程度によって、捻挫の程度を三つに分けています。
靭帯が伸びる程度の損傷を1度捻挫、靭帯の一部が切れるものを2度捻挫、靭帯が完全に切れるものを3度捻挫と定義しています。
(参照:日本整形外科学会HPより)
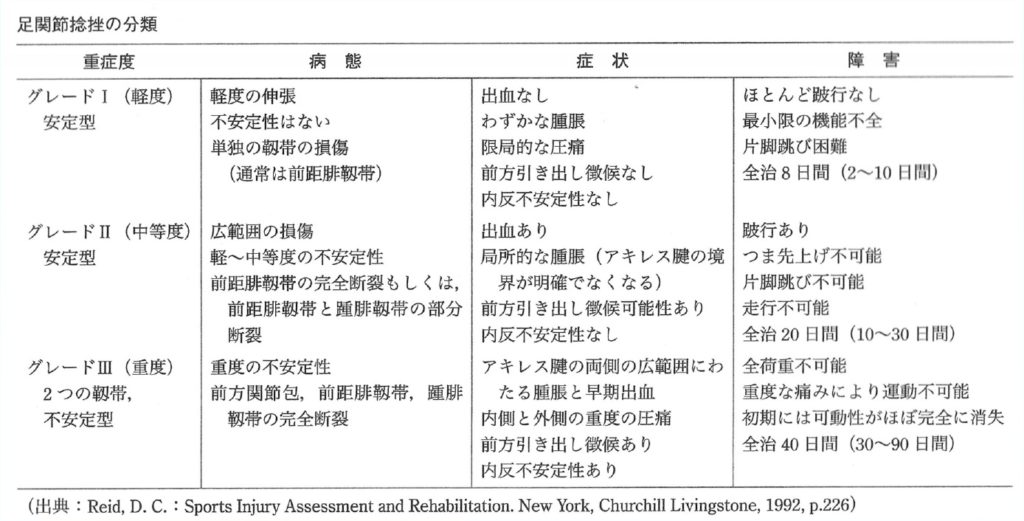
参考:Kannusら:系統的レビュ-(1991)
Ⅰ度:靭帯の損傷がなくストレッチされた状態でわずかな腫れと圧痛
Ⅱ度:中等度の疼痛と靭帯の部分断裂。軽度から中等度の関節不安定性
Ⅲ度:靭帯の完全断裂。強い腫脹,出血,圧痛,機能低下, 関節不安定性
参考:Reid,D.C.:Sports Injury Assessment and Rehadilitation. NewYork, Churchill Livingstone,1992,P226
・足関節-足部複合体は脛骨遠位と腓骨遠位、7つの足根骨、5個の中足骨と14個の指骨を含む足趾から構成される28個の骨から構成される
・足関節-足部複合体を構成する28個(7つの足根骨)の骨を詳しく見ると以下の通りです。
脛骨(けいこつ)
下腿骨の内側を構成する長管骨であり、下腿部で唯一体重を支える骨です。内側面は足首付近でうちくるぶし(内果)と呼ばれる高まりを形成します。
腓骨(ひこつ)
下腿骨の外側を構成する長管骨であり、体重負荷には直接的な関与はない骨です。主に足関節から足部に伸びる筋肉の付着部としての役割を持ち、骨の形状は弓なりであり、捻じれている構造になります。外側面は足首付近でそとくるぶし(外果)と呼ばれる高まりを形成します。
距骨(きょこつ)
脛骨、腓骨、踵骨の間にある骨です。大きな役割は足と下腿を繋げる事であり、骨の上下の関節で関節構造が違い動きの軸も違います。人がバランスを取り二足歩行を可能にしている要因になる骨の1つです。
踵骨(しょうこつ)
文字通り、踵(かかと)の骨。足の骨の中で最も大きく堅い骨です。下腿骨から距骨、地面への体重を伝えます。またアキレス腱の付着部にあたり、地面側(足底部)には厚い脂肪層で覆われた構造をしています。
舟状骨(しゅうじょうこつ)
舟状骨は楔(くさび)形の骨で、他の足根骨と関節を形成し足底を形成するのに欠かせない役割を果たしています。またアーチを構成する後脛骨筋腱が付着している骨であり、足の内側縦アーチを維持することで後足部の主要な動的安定化装置として機能しています。いくつかの靭帯も舟状骨に付着している為、人間の二足歩行のバイオメカニクスの維持に重要な機能を果たしています。
立方骨(りっぽうこつ)
立方骨は足の外側に位置するピラミッド型の骨で、立方骨と踵骨が形成する関節は踵立方関節と呼ばれ、横足根関節(またはショパール関節)の一つを形成する
楔状骨(けつじょうこつ)
楔状骨は足根骨に分類される骨の1つで、内側より内側・中間・外側の3種類がある。舟状骨前方に位置する足根骨。

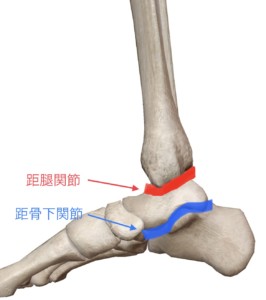
・狭義の足首の関節は下腿骨(脛骨・腓骨)と距骨で構成される「距腿関節」と、距骨と踵骨で構成される「距骨下関節」を合わせた広義の足関節に分かれます。
距腿関節(きょたいかんせつ)
距腿関節は解剖学上:蝶番関節に分類されます(蝶番関節とは?:凸曲面と凹曲面のくぼみに適合する一軸関節)
距腿関節においての凹曲面は脛骨・腓骨の二つの骨によって構成されており、凹曲面を「天蓋」と言います。
距骨下関節(きょこつかかんせつ)
距骨下関節は解剖学上:顆状関節に分類されます(顆状関節とは?:片方の骨の表面が楕円状の凸面であり、これがもう一方の骨の楕円状の凹面に適合する2軸性の関節)
名の通り距骨の下の踵骨との関節で、距骨自体に筋肉の付着はなく、距骨下関節を支えるのはいくつもの小さい靭帯だけです。
・足関節は大きく分けて内側に位置する「三角靭帯」と外側に位置する「外側側副靭帯」に分類できる
・三角靭帯は全体的な外観として三角形に近く、足関節の内側で脛骨と足根骨を繋ぐ4つの繊維に分かれる(前脛距部、脛舟部、脛踵部、後脛距部)
・外側側副靭帯は足関節捻挫で最も多く損傷される靭帯であり前距腓靭帯、踵腓靭帯、後距腓靭帯に分かれる
前距腓靭帯:外果前下縁から起こり、前内方にむかって距骨頸に付着します。外側側副靭帯の中で最も頻繁に損傷されるのがこの靭帯です。靭帯損傷は、特に底屈を伴う足関節の過剰な内がえしあるいは内転によって発生します。
※主に足関節の前方および底屈を制動する。最も脆弱で、関節包と一体となっている関節包靭帯。
その幅は約6~10mm、長さ15~20mm、厚さは2mm。様々なバリエーションがあり、1本の繊維からなるものはわずかに38%で、主・副の2本の繊維で構成されるものが50%、さらに12%は3本からなるとの報告もある。
踵腓靭帯:外果頂点から踵骨外側へと後下方に走行している靭帯です。距腿関節と距骨下関節を横切り、内返しを制限します。踵腓靭帯と前距腓靭帯はともに底屈と背屈の可動域の大部分で内返しを制限します。
※機能として距腿関節だけでなく、距骨下関節の安定性にも関与している事が重要であり、前距腓靭帯とは対照的に背屈位で最も緊張し、底屈位で弛緩するのが特徴。
形態的に幅は約4~8mm、長さ20mm、厚さ4~5.5mmとされており、組織学的に付着部構造の相違により、付着部へのストレスは腓骨側の方が大きく、その結果剥離骨折は腓骨側で、靭帯実質損傷は踵骨側に多いと推察される。
後距腓靭帯:外果の後内側にまっすぐ距腿関節の後面に向かって水平に走行する靭帯です。後距腓靭帯の第1の機能は距骨を安定させる事であり、特に足関節が完全に背屈されると、この靭帯により距骨の過剰な外転は制限されます。
※画像の「足関節:靭帯」を挿入
一部引用:東広島整形外科クリニックHPから
・内反捻挫は足関節外側部の靭帯損傷で「内反」の強制で受傷し、受けた外力の強さにより通常は「前距腓靭帯」→「踵腓靭帯」→「後距腓靭帯」の順で損傷していくことが知られています。
足関節内反捻挫の発生が多い理由として
①外果に比べ、内果の位置が高いために内反に対する制動性が低い事
②足関節底背屈軸の影響で底屈時に前足部が内返し方向へ誘導される事
③内反可動域の方が大きい事
④内側靭帯に比べ、外側靭帯が脆弱である事
などがあげられます
・アメリカでは1日に2,300件以上の足関節捻挫が発生しており、その医療コストは年間 20 億ドルにのぼると推定されています.スポーツ活動中に発生する足関節捻挫はスポーツ傷害全体の45%を占めるとの報告もされている1.2.3)
・スポーツ、競技に目を向けると足関節捻挫は跳躍着地を繰り返すスポーツで多く発生する傾向があり、バスケットボールでは79%4)、バレーボールでは87%5)の選手が足関節捻挫を経験していると報告されている.
・内反捻挫は年齢別で10代の受傷頻度が最も多く、前距腓靭帯損傷(47%)、前下脛腓靭帯損傷(14%)、踵腓靭帯損傷(10%)、骨折は5%程度と言われている
・踵腓靭帯の合併損傷は20%、後距腓靭帯の合併損傷は2%と低いです。
・外反捻挫では三角靭帯の損傷は3~14%と報告されており、スポーツ活動や報告者によって発生率は異なっています。
・内反捻挫の競技復帰までには平均14.9日間を要し再受傷率は13.7%(文献の中には再発率が50~70%としている物もある)であったと報告されている
・10才未満では前距腓靭帯の外果付着部裂離骨折(61%)、再発と考えられる陳旧性外果裂離骨折(17%)、約80%に骨折
・40才以降では女性が多く、踵骨前方突起骨折(25%)、第5中足骨基部骨折(20%)、外果骨折(17%)靭帯損傷は少なく骨折が多く見られる
参照:小児期の足関節捻挫 ~受療行動~ 2009年秋田県大仙市スポーツ検診 (高橋 周 :日本整形外科スポーツ医学会,2010.8)
参照:スポーツ活動における足関節捻挫 ―後遺症と捻挫再発予防について― (篠原純司:日本アスレティックトレーニング学会誌 第 3 巻 第 2 号 127-133(2018))
足関節捻挫(今回は発症頻度の高い内反捻挫を取り上げる)の受傷の際には靭帯の損傷のみならず、以下の症状や病態にも注意を払い鑑別する必要がある
・骨折(舟状骨、第五中足骨、外果、天蓋部、腓骨)
・関節損傷(ショパール関節、リスフラン関節、各足趾・足根関節)
・靭帯損傷(内側靭帯、外側靭帯、二分靭帯)
・腓骨腱脱臼
・軟部組織損傷全般
足関節捻挫に対する理学検査(徒手検査)は以下の代表的な物があげられます
◇前方引き出しテスト
アキレス腱と踵骨をおさえて前方・後方へ引き出し、前距腓靭帯、踵腓靭帯の緩みがあれば、動揺性や疼痛を確認できます
◇内反ストレステスト
脛骨前方と踵骨をもって内反を誘導し前距腓靭帯、踵腓靭帯の緩みがあれば、動揺性や疼痛を確認できます
◇外反ストレステスト
脛骨前方と踵骨をもって外反を誘導し内側靭帯部の緩みがあれば、動揺性や疼痛を確認できます
◇内反ストレステスト(二分靭帯)
踵部を把握し、前足部へ内反(軽度の内転)を誘導し、二分靭帯部の疼痛、動揺性を確認する
◇遠位脛腓関節テスト
足関節を愛護的に強制し、遠位脛腓関節上に疼痛があるかの確認を行う
その他、足関節の有益な検査方法に以下の〔オタワ アンクルルール〕があげられます。
・腓骨下端より上方6cmまでの後方(外くるぶしの後ろ側)に圧痛がある。
・脛骨下端より上方6cmまでの後方(内くるぶしの後ろ側)に圧痛がある。
・第5中足骨基部に圧痛がある。
・舟状骨に圧痛がある。
・受傷直後に4歩歩けない。
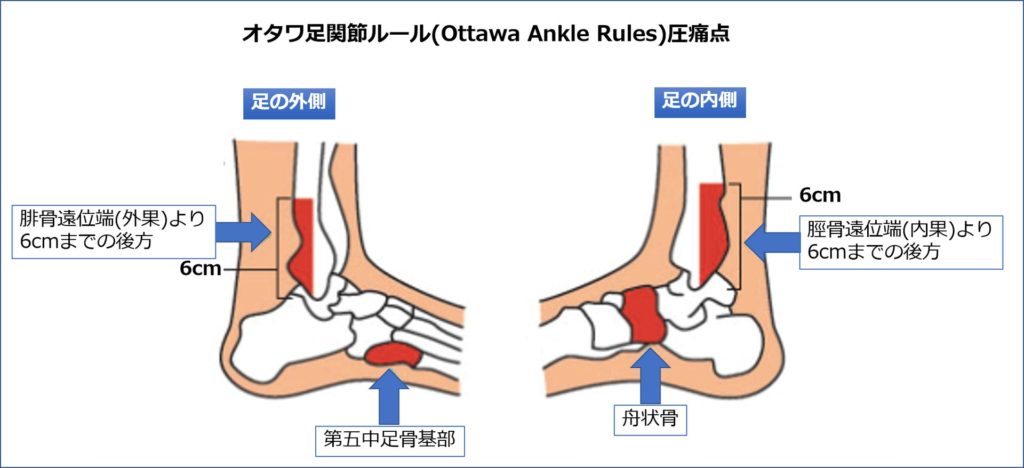
その他、触診・圧痛点・叩打痛・神経学的検査などで総合的な判断が必要となる
アメリカでは,足関節捻挫を受傷した者のうち55%は適切に治療がなされていないと報告されており、このような不十分な対応によって足関節に周囲組織の障害や機能低下に代表される不安定性が残存することがあるとされている。
足関節捻挫後に約15-60%の割合で足関節に不安定性が残存すると報告されており、この足関節に不安定性が残存した状態を慢性足関節不安定症といいいます。
慢性足関節不安定症(CAI: Chronic ankle instability)とは足関節捻挫受傷後に残存する後遺症とされ、「機械的不安定性(MAI: Mechanical ankle instability)」と「機能的不安定性(FAI: Functional ankle instability)」に分類され、その二つを同時に有する状態を指します。
MAIは足関節捻挫後の解剖学的変化によって生じ,原因として靭帯損傷による病的関節弛緩性,関節運動制限,滑膜変性,関節変性などが挙げられます。
FAIは固有受容感覚障害,神経筋制御障害,姿勢制御障害,または筋力低下における機能不全などによって特徴づけられるMAIを有さなくてもFAIを有することがあり,FAIは構造的な安定性のみが関与するわけではないことが知られている
評価として距骨の前方移動率を評価する前方引き出しテストや距骨の傾斜角度を評価する距骨傾斜テストなどの客観的な評価法はあるものの現場でできる評価として「カールソンスコア」があげられます。
この評価表は「痛み」「腫脹」「不安定感」「硬さ」「階段昇降」「走行」「仕事」「サポーターの使用」の8つの要素からなっており,全く症状がない場合には100点満点となっており、点数が低い方が症状へのリスクが高まると考えてよいでしょう。
日常生活やスポーツ現場での対応として「RICE」という言葉を良く聴く事があると思います。
RICEとは「R:rest(安静)」「I:ice(冷却)」「C:compression(圧迫)」「E:elevation(挙上)」の四つの処置の頭文字を並べたもので広く使われてきましたが、現在では軟部組織損傷の早期回復を考え「PEACE&LOVE」の考え方が浸透しつつあります。
PEACE&LOVEとは
・PEACE
「P:Protection(保護)」 「E:Elevation(挙上)」 「A:Avoid anti-inflammatories(抗炎症薬を避ける)」「C:Compression(圧迫)」 「E:Education(教育、最適の対処法を教え、不必要な受動的療法を避ける)」
・LOVE
「L:Loa(負荷、徐々に負荷をあげる) 「O:Optimism(楽観思考、前向きな考え方をする)」
「V:Vascularisation(血流を増やす、有酸素運動を取り入れる)」 「E:Exercise(運動、筋力、自己受容性感覚、体の動きなど)」
このPEACE&LOVEの特徴は従来のIce(冷却)が除かれ、Avoid anti-inflammatories(抗炎症薬を避け)、Education(教育する事)が取り入れられている点です
また後半のLOVEの部分ではリハビリテーションを通した早期回復の意識が入っていることから、急性期から亜急性期、回復期まで含めたトータル的な考え方になってきているものだと言えるかと思います。
参照:臨床スポーツ医学2020年9月号 (1095-1101):「四肢外傷の応急処置 トレーナーのためのスポーツ医学講座 第9回」

◇初回~
・受傷後一週間の割には外果(外くるぶし)を注意とした腫脹と疼痛が残存、1回目と2回目は腫脹を除去する事を主眼に施術、サポートの固定材を使用しながら、ホームケアの指導、患部外トレーニングの実施・指導
・施術:問診検査カウンセリング、電気療法、メディセル、手技、灸、テーピング
◇3回目以降~
・本人自覚症状10→5:腫脹減も荷重は残存
・疼痛と可動域訓練に向けたマニュピレーション(距骨前方変異の除去)
・施術:徒手療法(マニュピレーション)、電気療法、灸、セルフケア:股関節可動域の増大を目的としたストレッチと足部のトレーニング
◇それ以降
・5回目:本人自覚症状10→2
・8回目:本人自覚症状10→1
疼痛軽減と共に再発防止に向けた取り組み:複数回の関節マニュピレーションによる関節の安定性の向上
◇電気療法◇
足関節捻挫により、負担がかかってしまった下腿の筋肉、機能低下を起こしている筋肉へのアプローチ。また捻挫・疼痛部位への痛みの軽減
◇マニュピレーション◇
マッサージ的な施術で足首周りに出ている腫脹・浮腫みを徒手によりアプローチをしていきます。患部を含めた膝や股関節などの代償作用のある筋肉を緩めていきます。
◇鍼灸治療◇
捻挫の回復期の鍼治療では皮膚の下の深い所にある硬結部位(固まってしまった筋繊維)に直接アプローチすることを目的とします。痛みの原因となっている筋肉を緩めたり、発痛物質の除去、取り切れない腫脹などの改善を行います。
◇温熱療法◇
赤外線治療器を使用し血流を改善し老廃物や痛みの発痛物質を除去していきます。
◇運動療法◇
ご来院日以外にもご自宅でセルフケアができるように指導を致します。捻挫により、関節位置覚などの機能低下が起こっている関節に対して再教育、解剖生理学に基づいた正しい知識を指導します。
◇筋膜リリース(メディセル)
皮膚を直接吸引することによって筋膜の癒着を優しく素早く安全にリリース(解放)する療法です。 骨、腱、筋肉といった様々なアプローチをしてもなかなか改善しない、病院に行ってもすっきりしない身体の痛みや不調がある時は筋膜の癒着をリリースする事を目的に行います。
参考文献
・スポーツ外傷・障害の理学診断 理学療法ガイド 編者 臨床スポーツ医学編集委員会
・筋骨格系のキネシオロジー 原著者 Donald A. Neumann
・オーチスの関節キネシオロジー 身体運動の力学と病態
・中島 寛之(1983)スポーツ外傷と傷害,増補版,文光堂,東京,p150-168
・柔道整復学・理論編 改定第5版 p53 p98-101 p407
・スポーツによる足関節執帯損傷 とリハ ビリテーシ ョン 森 永 敏 博
・順天堂スポーツ健康科学研究第2 巻第2 号(通巻56号),55~64 (2010):足関節捻挫後の主観的足部不安定感と下肢動的アライメントとの関係:
・理学療法科学 25(4):499-503,2010 吉田 昌弘:超音波画像による足関節前方引き出しテストの定量評価の再現性
・第74回中部接骨学会:足関節捻挫に対する競技復帰(高校バスケットボール)のための治療法
・Sportsmedicine 143号 足関節捻挫Ⅱ~Ⅲ度損傷 斉藤明義
・足関節内反捻挫における各種装具, テーピングの有効性の検討 長尾 光城
・スポーツ鍼灸の実際 福林徹、宮本俊和
・Evans G et al : JBJS 66B : 209-212,1984
・AAOS(American Academy of Orthopaedic Surgeons : アメリカ整形外科学会)
・AOSSM(American Orthopaedic Society for Sports Medicine : アメリカスポーツ整形外科学会)
・日本足の外科科学会誌 (14巻) 新鮮遺体での検討 柴田義盛ほか
・新鮮足関節外側側副靭帯損傷-軽度背屈位短下肢ギプス包帯による保存的治療
・整形外科と労害外科 2010-3 吉田健治ほか